Le suivi est une longue période qui commence après l’intervention chirurgicale ou après les éventuels traitements adjuvants. Il comprend des consultations et des examens à intervalles réguliers (tous les 4 à 6 mois pendant environ 5 ans) qui servent à renforcer la présomption de guérison, ou au contraire à déceler la rechute avant que le patient ne ressente les symptômes provoqués par celle-ci.
Si l’intervention chirurgicale a été radicale, c’est-à-dire si elle a éliminé toute la tumeur, et si le pathologiste qui a examiné au microscope l’échantillon prélevé confirme que les marges de résection sont propres (c’est-à-dire qu’il ne reste aucun résidu tumoral, chirurgie R-0), FIGURE 6, le patient est sur la voie de la guérison.
Le suivi rassure le patient à chaque consultation.
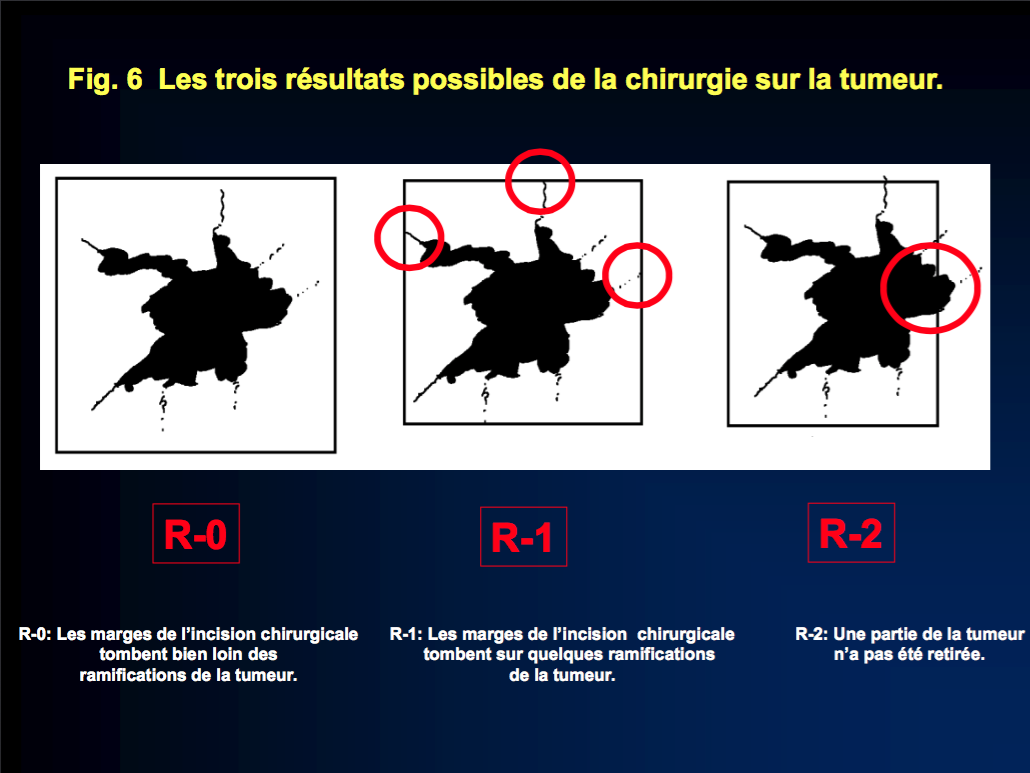
FIG. 6 La tumeur est représentée par l’image noire avec des prolongements irréguliers. L’incision du chirurgien au moment de l’intervention est représentée par le carré. R-0= pas de résidu tumoral après la chirurgie; R1= résidu tumoral microscopique après la chirurgie; R-2= résidu tumoral grossier après la chirurgie.
Cependant, même dans les conditions favorables décrites ci-dessus, il reste toujours un petit risque, y compris dans les cas où l’on a administré un traitement adjuvant. En effet, des cellules ont pu se disséminer vers d’autres organes avant que la tumeur ne soit retirée, et générer des métastases au fil du temps : c’est une situation de rechute, que les examens de suivi peuvent mettre en évidence, FIGURE 3.

Cela peut sembler incroyable mais il arrive que la première chose que l’on trouve, c’est les métastases de la tumeur primitive qui les a générées. Cela se produit à cause de deux phénomènes : 1) parce que la tumeur primitive, pour quelque raison inconnue, commence à disséminer des métastases alors qu’elle est très petite et donc invisible (de 1 à 5 mm, ou moins) et 2) parce que les métastases peuvent grossir beaucoup plus rapidement que la tumeur primitive.
Parmi les tests de suivi pratiqués couramment, citons:
- les examens sanguins
- les examens d’imagerie médicale
- les consultations
1 –Les examens sanguins explorent le fonctionnement de différents organes tels que le foie, le rein, la moelle osseuse, etc. Par ailleurs, on accorde également une certaine importance aux marqueurs tumoraux dans ces examens sanguins.
Les marqueurs tumoraux sont des protéines produites par les tumeurs. Leur importance est intuitive : on fait une prise de sang, si le marqueur est présent cela signifie présence de tumeur, s’il est absent cela signifie absence de tumeur.
Toutefois, les choses ne sont pas aussi simples. Si elles l’étaient, toute la population bien portante demanderait à être dépistée par les marqueurs, pour parvenir le plus précocement possible au diagnostic et assurer des pourcentages très élevés de guérison des tumeurs par la seule chirurgie. Ce n’est pas le cas. Malheureusement, de nombreuses tumeurs ne produisent pas de marqueurs et inversement, de nombreuses conditions non tumorales peuvent provoquer une hausse des marqueurs.
Alors ? En fait, les marqueurs sont utilisés parce qu’ils sont une aide au diagnostic d’absence ou de présence de rechute pendant le suivi. Ils ne sont qu’une composante du diagnostic. Il est rare que la hausse des marqueurs seule incite à entreprendre un traitement anti-tumoral ; nous avons besoin d’autres preuves, telles que la présence de troubles ou de symptômes, ou l’apparition de nouvelles lésions aux examens d’imagerie (COMMENT ET AU BOUT DE COMBIEN DE TEMPS ÉVALUE-T-ON L’EFFICACITÉ DU TRAITEMENT?).
Il existe deux paramètres importants dans l’évaluation du résultat des marqueurs: d’une part l’évolution de leur niveau dans le temps, et de l’autre leur niveau absolu. Un marqueur qui augmente constamment dans une série de trois ou quatre évaluations successives donne un signal assez fort de rechute. Ce signal est encore plus fort si les niveaux absolus du marqueur en question ne sont pas de quelques unités ou dizaines d’unités, mais de centaines ou de milliers.
2 –L’utilisation des examens d’imagerie dans le suivi est bien plus solide et plus importante (scanner, PET scan, RX, scintigraphies, IRM, etc.). Si l’on rencontre des anomalies qui ne se voyaient pas dans l’examen réalisé à l’occasion de la stadification de base de la maladie avant chirurgie, la suspicion de rechute est très forte.
Malheureusement, les examens d’imagerie ont eux aussi des limites.
En effet, les métastases, lorsqu’elles existent, pourraient être si petites qu’elles ne se voient pas aux examens d’imagerie disponibles aujourd’hui FIGURE 2.
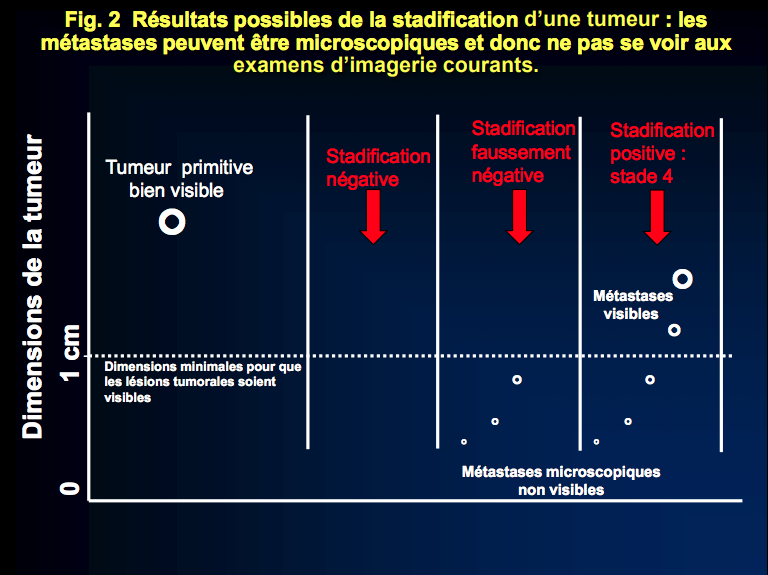
Il existe 3 résultats possibles de la stadification d’une tumeur, à savoir la recherche de sa propagation à d’autres organes.
Dans le premier cas, la stadification est négative, ce qui veut dire que l’on n’a rien trouvé dans les différents organes explorés au scanner, au PET scan, à l’IRM et autres examens parce que dans les faits, la tumeur primitive ne s’est pas propagée à distance. En conséquence, une fois la tumeur primitive éliminée par une intervention chirurgicale, le patient est guéri.
Dans le deuxième cas également, la stadification est négative parce que l’on n’a rien trouvé dans les différents organes explorés. Sauf qu’en réalité, il existe des métastases microscopiques qui ne sont pas encore visibles parce que le scanner, le PET scan, l’IRM etc. ne montrent que très rarement des nodules de moins de 0.5-1 cm. Cette limite est indiquée dans la figure par la ligne en pointillés. Dans ce cas malheureusement, même si la tumeur primitive a été retirée chirurgicalement, il y aura une rechute qui ne deviendra évidente que lorsque les métastases aujourd’hui microscopiques mesureront plus d’1 cm.
Dans le troisième cas, celui avec des métastases visibles, la maladie s’est propagée à différents organes au moment du diagnostic parce que les métastases ont grossi de pair avec la tumeur primitive, ce qui rend l’intervention chirurgicale inutile.
À l’inverse, ces méthodes mettent parfois en évidence des lésions suspectes, sans qu’il s’agisse de métastases avérées. Cela provoque une appréhension bien justifiée chez le patient et chez le médecin.
En fonction du siège et des caractéristiques de ces découvertes, le spécialiste doit évaluer le degré de suspicion, qu’il s’agisse ou non de métastases. Il doit donc décider s’il veut approfondir les recherches en réalisant d’autres examens et éventuellement d’autres biopsies, ou s’il veut simplement rassurer le patient.
Tous les patients ne comprennent pas, ou n’acceptent pas ces limites des examens hématologiques et radiologiques du suivi. Nous espérons que la recherche pourra bientôt améliorer la précision des tests disponibles aujourd’hui, ou permettre d’en développer d’autres plus sophistiqués et plus fiables. La technologie de la biopsie liquide est un excellent exemple dans ce sens. Malheureusement, elle n’est pas encore disponible car elle est en phase expérimentale de développement.
3 – Enfin, les consultations. Nous pourrions penser que si les analyses sophistiquées du sang et de l’imagerie se sont avérées négatives, il est alors totalement inutile d’aller voir le médecin. Cette remarque a un certain sens, mais les examens sanguins, pas plus que ceux de l’imagerie, n’écoutent le patient qui voudrait rapporter des symptômes initiaux suspects, en l’absence d’autres troubles. Ils peuvent encore moins vérifier les cicatrices chirurgicales ou les ganglions lymphatiques superficiels. D’un point de vue pragmatique, le suivi peut très bien être assuré par le médecin traitant, en contact étroit avec l’oncologue référent. LE RÔLE DU MÉDECIN TRAITANT
