La condition du traitement adjuvant est bien particulière:
- On combat un ennemi qu’on ne voit pas, et on ne sait même pas s’il est là.
- Nous ne disposons d’aucun instrument pour vérifier si ce traitement fonctionne au cours de son administration.
- La seule façon d’établir son efficacité est de laisser passer assez de temps (généralement 5 ans) sans que la tumeur ne se représente.
- Enfin, nous ne saurons jamais si le traitement a été fait inutilement: est-ce qu’il n’y avait pas de micro-métastases parce que la chirurgie avait déjà résolu le problème FIGURE 9, ou bien est-ce que le véritable artisan de la guérison a réellement été le traitement adjuvant FIGURE 10-13.
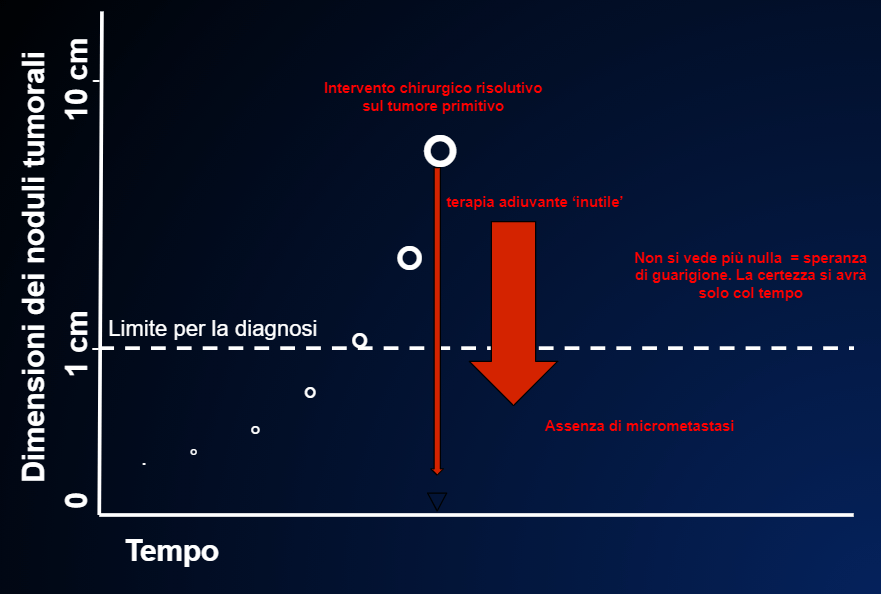
Fig. 9 Le traitement adjuvant est inutile dès lors qu’il n’y a pas de micro- métastases et que le patient est déjà guéri grâce à l’intervention chirurgicale
Les cercles blancs indiquent la croissance de la tumeur primitive qui dans ce cas, jusqu’au moment de la chirurgie (la longue flèche rouge fine), n’a pas donné de métastases. Le traitement adjuvant est donc inutile parce que la chirurgie a déjà éliminé toutes les cellules tumorales.
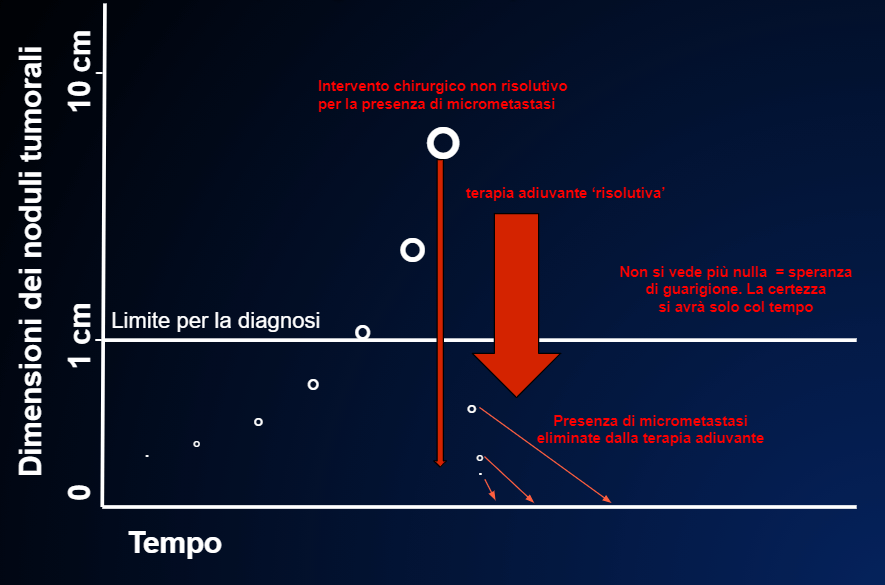
Fig. 10 Le traitement adjuvant est crucial parce qu’il y a des micro-métastases, le patient risque la rechute, mais il est guéri par le traitement qui élimine les micro- métastases
Les cercles blancs indiquent la croissance de la tumeur primitive qui dans ce cas, au moment de la chirurgie (la longue flèche rouge fine), a déjà donné des métastases. Ici, le traitement adjuvant parvient à éliminer toutes les cellules tumorales après la chirurgie. Malheureusement, il n’existe aucun moyen de prévoir si le traitement adjuvant fonctionnera comme dans ce cas, ou échouera comme dans la fig.13.
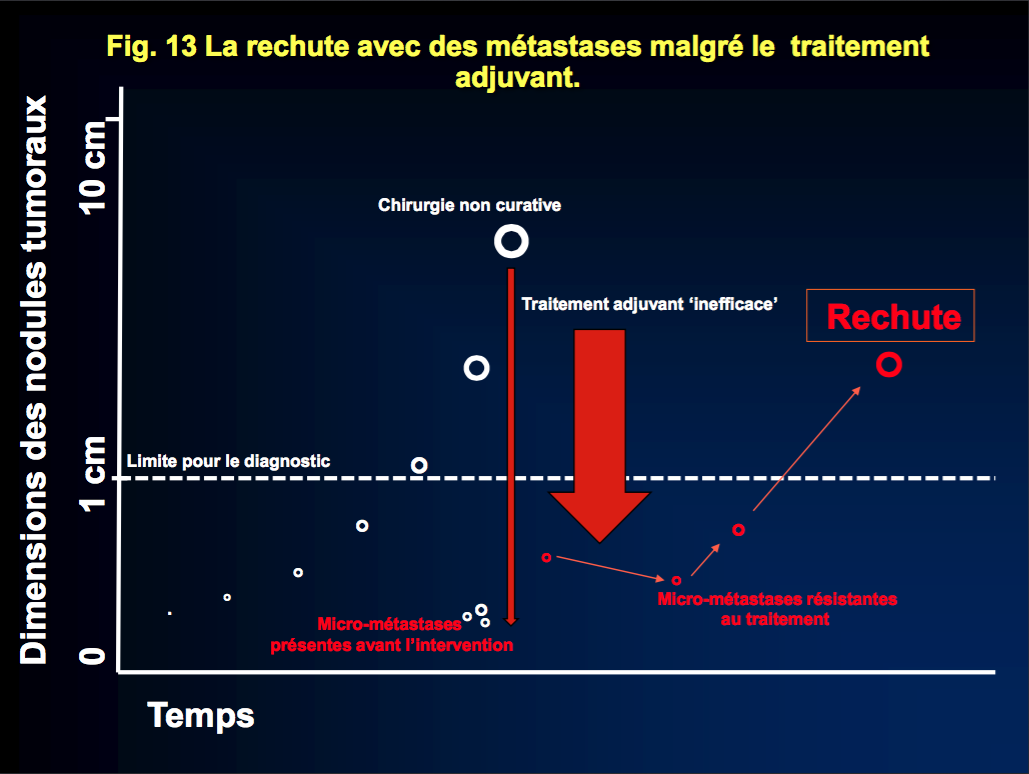
Les cercles blancs indiquent la croissance de la tumeur primitive qui dans ce cas, au moment de la chirurgie (la longue flèche rouge fine), a déjà donné des métastases. Ici, le traitement adjuvant ne parvient pas à éliminer toutes les cellules tumorales après la chirurgie, ce qui fait que les quelques cellules qui sont restées grossiront à nouveau, entraînant une rechute de la maladie. Malheureusement, il n’existe aucun moyen de prévoir si le traitement adjuvant fonctionnera comme dans la fig. 10, ou échouera comme dans ce cas.
Une fois que l’on a décidé de suivre le traitement adjuvant, il est important de «commencer à temps». Rappelons en effet que son but est d’éliminer les éventuelles micro-métastases. Les études cliniques ont montré que dans les cas où le traitement adjuvant est efficace, celui-ci devait commencer dans les deux mois environ suivant la chirurgie. C’est logique, dès lors que la chimiothérapie pourrait être moins efficace sur des lésions de plus grande taille et ne pas déterminer leur élimination totale, si celles-ci ont grossi au-delà d’une certaine limite.
Le fait de commencer le traitement adjuvant toute de suite après la chirurgie n’a pas donné de meilleurs résultats, et l’on considère que le traitement adjuvant devrait commencer de 3 et à 10 semaines après l’intervention chirurgicale.
La durée du traitement adjuvant est fixe, généralement de 3 à 6 mois; elle ne dépend pas d’évaluations intermédiaires, d’autant que dans la phase adjuvante, il n’y a rien que nous puissions évaluer. Cette durée assez limitée est valable pour la chimiothérapie.
En revanche, dans le cas d’un traitement adjuvant hormonal ou avec des anticorps (cancers du sein ou de la prostate, mélanome, etc.), le traitement est prolongé pendant de nombreux mois ou années, d’autant que les effets secondaires de ces soins sont généralement beaucoup plus limités.
Ensuite, une fois le traitement terminé on ne fait plus rien, et l’on entre dans la période des contrôles périodiques, appelée suivi.
Il est très difficile de dire quel est le vrai bénéfice des traitements adjuvants dans les différents types de tumeur. Le tableau présenté dans ÉVENTUEL TRAITEMENT ADJUVANT -PRÉVENTIF- APRÈS LA CHIRURGIE donne une estimation très approximative de l’augmentation des pourcentages de guérison par rapport à la chirurgie seule dans les différentes tumeurs.
Toutefois, concernant l’ensemble des tumeurs représentées dans le tableau, le bénéfice dépend du risque de rechute. Ainsi, si le risque est élevé (50%), le bénéfice pourra être substantiel, de 20% et plus. (FIGURE 8)
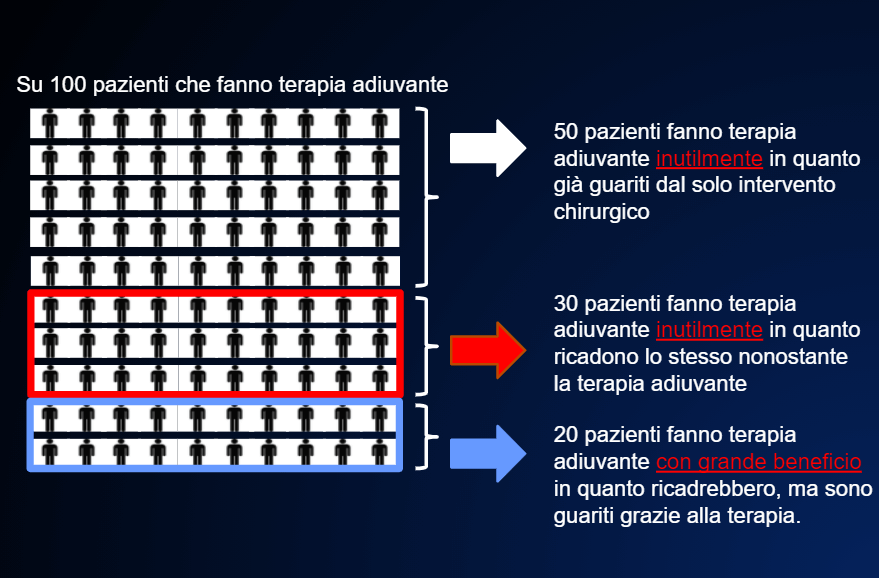
Fig 8. Résultats du traitement adjuvant lorsqu’il est ‘très’ efficace.
alors que dans le cas d’une intervention chirurgicale sur une maladie au stade initial avec un risque faible (risque de 10%), le bénéfice ne dépassera pas 1 à 2%. (FIGURE 11)
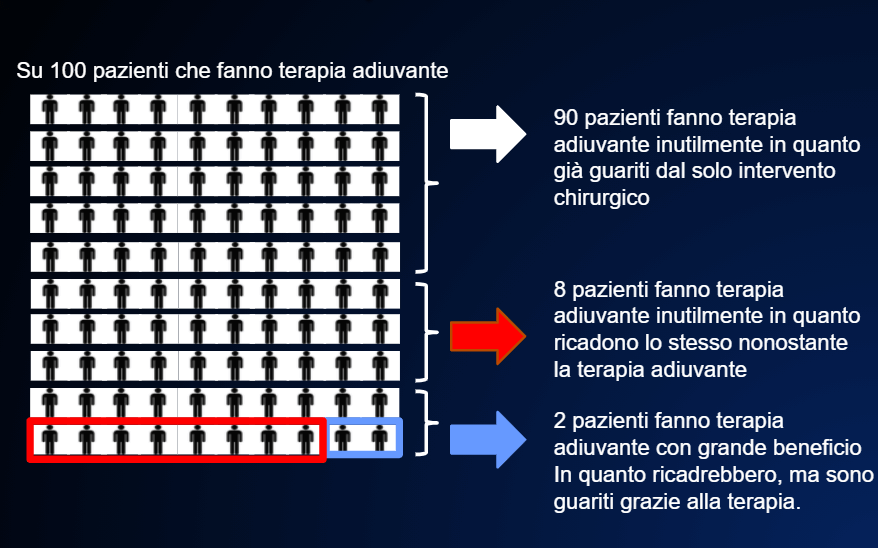
Fig 11. Résultats du traitement adjuvant lorsqu’il est ‘peu’ efficace
En conséquence, une estimation du risque et du bénéfice moyen n’aide malheureusement pas à prendre une décision pour le patient individuel. La décision doit être personnalisée en fonction de chaque patient.
La balance entre risque, bénéfice et effets secondaires est hautement subjective.
Ainsi, pour un patient donné, une probabilité de rechute de 20% pourrait représenter un risque insoutenable, et il serait impensable à ses yeux de renoncer à une chance de réduction de 2 à 3%, malgré la toxicité possible. D’autres patients plus fatalistes accepteront favorablement un risque post-opératoire de 30%, et refuseront des bénéfices qui ne soient pas d’au moins 3%, 5%, ou plus.
L’expérience enseigne que ces exemples sont très réels. C’est pourquoi il est si important que le médecin connaisse et communique ces estimations au patient: afin de prendre ensemble la meilleure décision sur une base personnelle.
