La condizione della terapia adiuvante è del tutto particolare:
- si combatte un nemico che non si vede, e non si sa neppure se c’è.
- Non abbiamo strumenti per vedere se funziona mentre la si somministra.
- L’unico modo per accertarne l’efficacia è far passare abbastanza tempo (in genere 5 anni) senza che il tumore si ripresenti.
- Infine non sapremo mai se la terapia è stata fatta inutilmente perché le micrometastasi in realtà non c’erano dopo l’intervento chirurgico che era già stato risolutivo FIGURA 9, o se il vero artefice della guarigione è davvero stata la terapia adiuvante FIGURA 10 o no , come nella FIGURA 13.
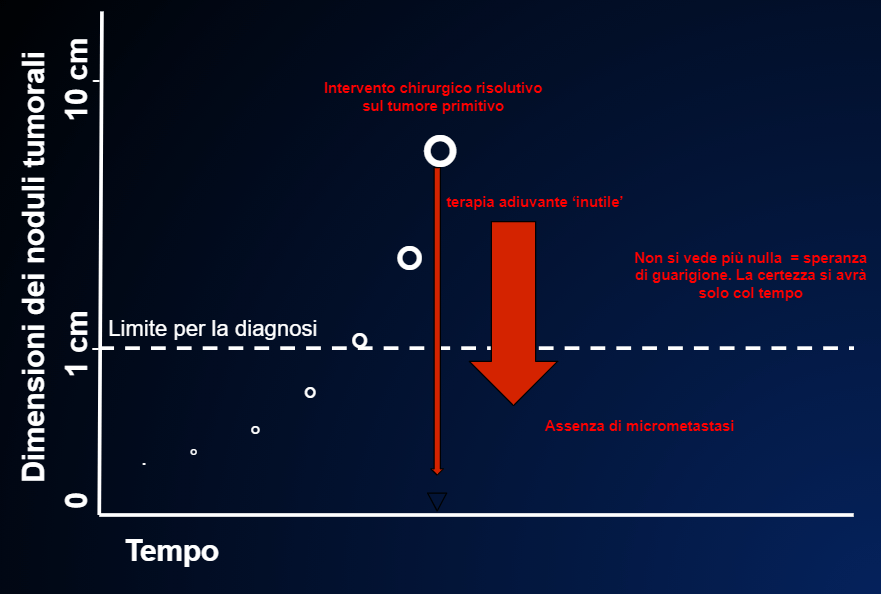
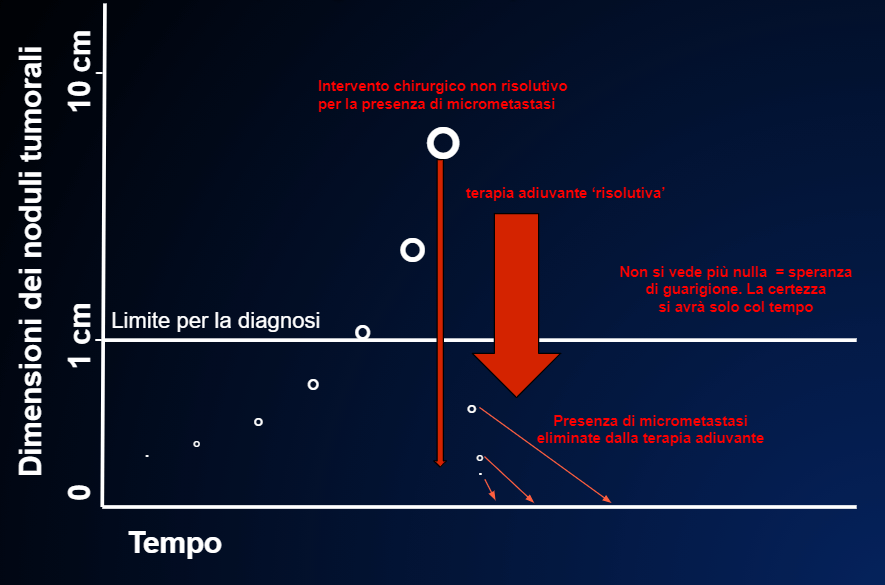
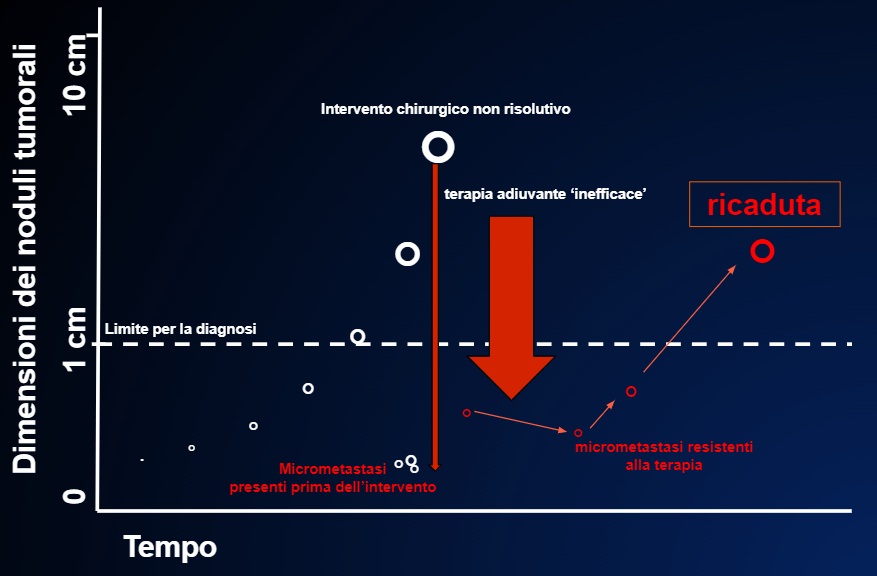
I cerchi bianchi indicano la crescita del tumore primitivo che in questo caso, al momento dell’intervento (la lunga freccia rossa sottile) ha già dato metastasi. Qui la terapia adiuvante non riesce ad eliminare tutte le cellule tumorali dopo l’intervento ed allora le poche cellule rimaste ricresceranno, dando una ricaduta della malattia. Purtroppo non c’è modo di prevedere se la terapia adiuvante funziona, come nella FIG. 10 o no, come in questo caso.
Una volta deciso di fare la terapia adiuvante, è importante “iniziare in tempo”. Infatti bisogna ricordare che il suo scopo è eliminare le eventuali micrometastasi. Gli studi clinici hanno dimostrato che, nei casi in cui la terapia adiuvante è efficace, l’inizio della stessa debba avvenire entro due mesi circa dall’intervento chirurgico. Questo è logico in quanto è possibile che la chemioterapia funzioni meno su lesioni di maggiori dimensioni e non produca più l’eliminazione completa di esse, se cresciute oltre un certo limite.
Iniziare la terapia adiuvante molto vicino all’intervento non ha dato risultati migliori, quindi in generale la terapia adiuvante va iniziata tra le 3 e le 10 settimane dall’intervento chirurgico.
La durata della terapia adiuvante è fissa, di solito tra i 3 ed i sei mesi; non dipende da valutazioni intermedie, anche perché in fase adiuvante non c’è nulla che si possa valutare. Questa durata abbastanza contenuta vale per la chemioterapia. Nel caso invece di una terapia adiuvante ormonale o con anticorpi (tumori della mammella o della prostata, melanoma ecc), il trattamento è prolungato per molti mesi o anni, anche perché gli effetti collaterali sono in genere più limitati.
Poi, dopo la fine della terapia non si fa più nulla, e si entra nel periodo dei controlli periodici chiamato follow up.
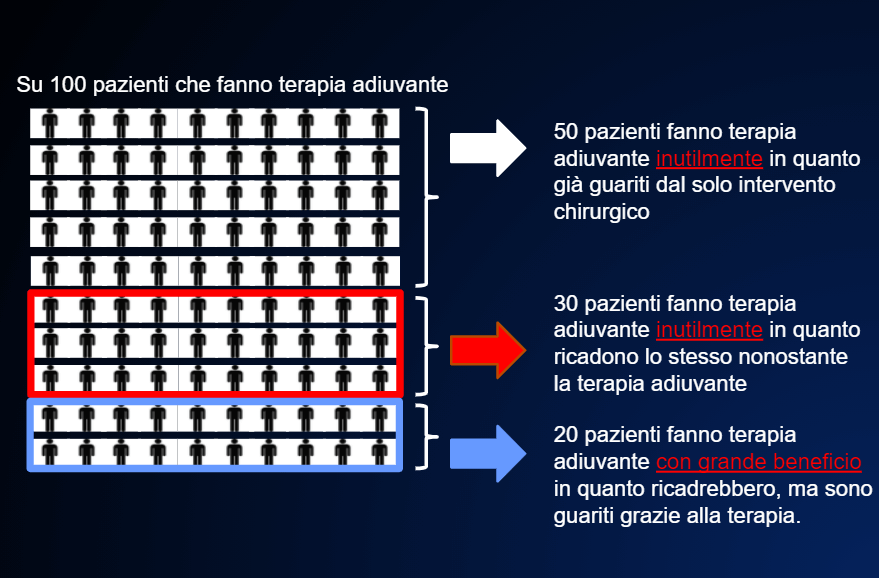
È molto difficile poter dire quanto è il beneficio delle terapie adiuvanti nei vari tipi di tumore. La tabella riportata in EVENTUALE TERAPIA PREVENTIVA DOPO L’INTERVENTO dà una stima approssimativa dell’aumento delle percentuali di guarigione rispetto al solo intervento chirurgico nei vari tumori.
Tuttavia all’interno di tutti i tumori rappresentati in tabella, il beneficio dipende dal rischio di ricaduta. Cosicché, se questo è alto (50%), il beneficio può essere sostanziale, 20% e più (FIGURA 8);
mentre in condizioni di intervento su una malattia allo stadio iniziale con rischio basso (10%) il beneficio non è più del 1-2 %. (FIGURA 11)
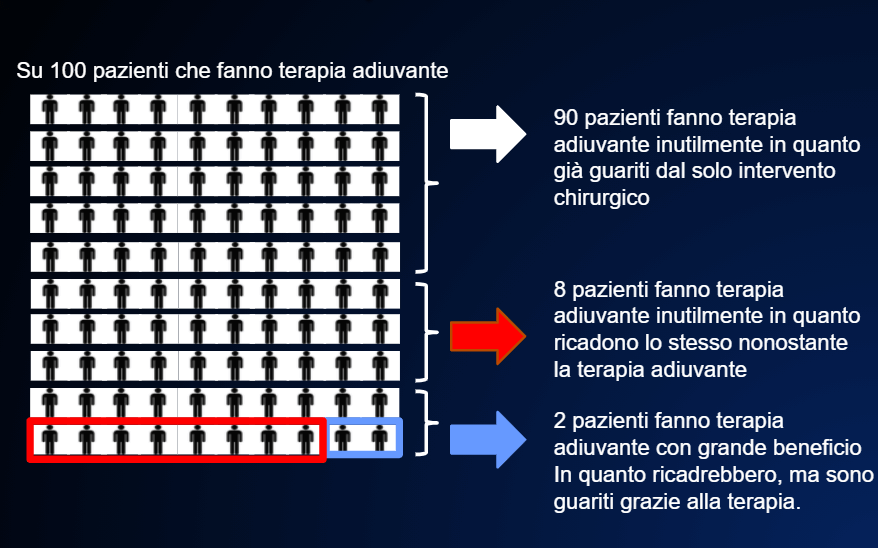
Quindi purtroppo fornire una stima del rischio e del beneficio medio non aiuta la decisione sul singolo paziente. E la decisione deve essere personalizzata sul singolo paziente.
Il bilancio tra rischio, beneficio ed effetti collaterali è altamente soggettivo.
Quindi per un certo paziente è possibile che il 20% di probabilità di ricaduta rappresenti un rischio insostenibile, ed una riduzione del 2-3 % sia irrinunciabile ai suoi occhi, nonostante la possibile tossicità. Altri pazienti più fatalisti possono accettare con favore un rischio post operatorio del 30% e rifiutare benefici che non siano almeno del 3- 5% o più.
L’esperienza insegna che questi esempi sono molto reali. È per questo che la conoscenza e la comunicazione di queste stime da parte del medico al paziente è così importante per prendere insieme la migliore decisione su base personale.
