L’évaluation du risque de rechute est réalisée lorsque la stadification préopératoire a donné un résultat négatif (c’est-à-dire un bon résultat car on n’a pas trouvé de métastases à distance), et que la chirurgie ou les autres traitements locaux ont éliminé entièrement la maladie. Cela signifie que le patient devrait être guéri.
Pourquoi alors «évaluer le risque»? Risque de quoi? Et pourquoi parler de mettre en place d’autres soins après l’intervention chirurgicale?
Le problème est la nature de la maladie tumorale, dont la caractéristique essentielle est de propager des métastases à distance. C’est le plus grand danger du cancer, parce que c’est à travers les métastases qu’il tue.
L’apparition de métastases est un phénomène assez imprévisible. En règle générale, il se produit dans les phases avancées de la maladie, mais il se produit parfois en même temps que l’apparition de la tumeur. (FIGURE 2) (CHIMIOTHÉRAPIE UNIQUEMENT OU AUTRES TRAITEMENTS MÉDICAUX)
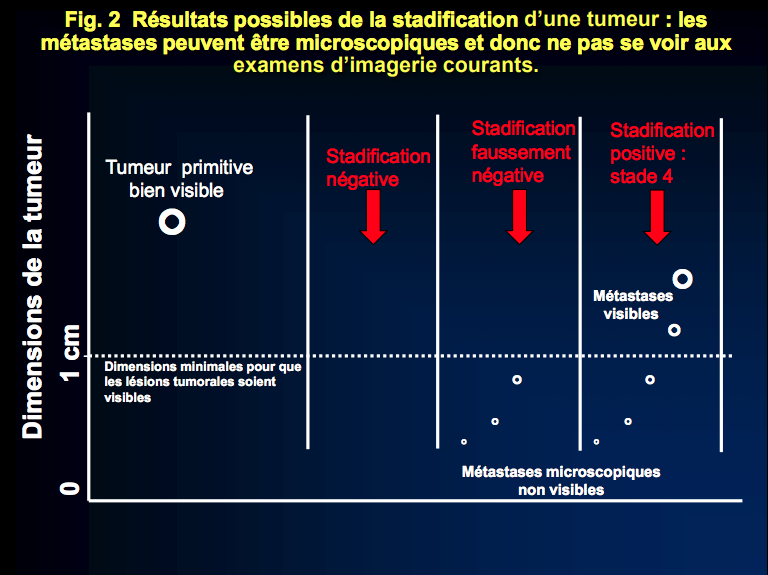
Il existe 3 résultats possibles de la stadification d’une tumeur, à savoir la recherche de sa propagation à d’autres organes.
Dans le premier cas, la stadification est négative, ce qui veut dire que l’on n’a rien trouvé dans les différents organes explorés au scanner, au PET scan, à l’IRM et autres examens parce que dans les faits, la tumeur primitive ne s’est pas propagée à distance. En conséquence, une fois la tumeur primitive éliminée par une intervention chirurgicale, le patient est guéri.
Dans le deuxième cas également, la stadification est négative parce que l’on n’a rien trouvé dans les différents organes explorés. Sauf qu’en réalité, il existe des métastases microscopiques qui ne sont pas encore visibles parce que le scanner, le PET scan, l’IRM etc. ne montrent que très rarement des nodules de moins de 0.5-1 cm. Cette limite est indiquée dans la figure par la ligne en pointillés. Dans ce cas malheureusement, même si la tumeur primitive a été retirée chirurgicalement, il y aura une rechute qui ne deviendra évidente que lorsque les métastases aujourd’hui microscopiques mesureront plus d’1 cm.
Dans le troisième cas, celui avec des métastases visibles, la maladie s’est propagée à différents organes au moment du diagnostic parce que les métastases ont grossi de pair avec la tumeur primitive, ce qui rend l’intervention chirurgicale inutile.
Pour comprendre ce qui se passe, rappelons qu’un nodule tumoral (peu importe s’il provient de la tumeur d’origine ou d’une métastase) de petites dimensions, à peine visible, d’1 cm, contient environ un milliard de cellules. Pour atteindre ce nombre de cellules, cela peut lui prendre 5, 10 ou 20 ans (DEPUIS COMBIEN DE TEMPS LA TUMEUR EST-ELLE LÀ ?) (FIGURE 7)
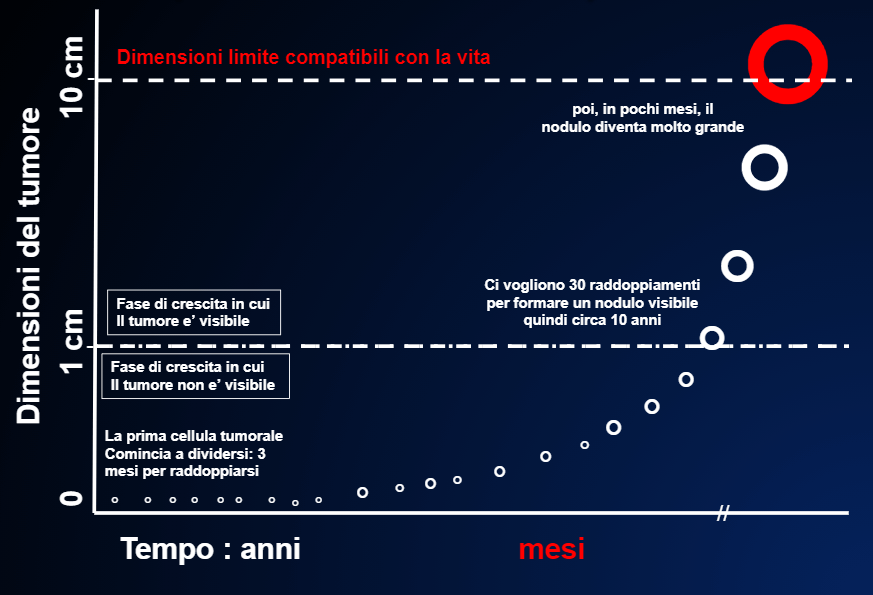
Fig 7. La tumeur grossit très lentement pendant des années. Puis, en peu de temps, elle se met à grossir rapidement jusqu’à ce que ses dimensions deviennent incompatibles avec la vie
La croissance très rapide de la tumeur dans les derniers mois n’est qu’apparente. En effet, si la vitesse de croissance reste constante, disons 3 mois, une chose est un doublement d’1 mm (on ne peut pas déceler le doublement parce que la lésion n’est pas visible en dessous de 0.5-1cm), une autre est un doublement de 5 cm, qui produit une masse de 10 cm, source de problèmes très graves.
En principe, il est beaucoup plus probable que les métastases se détachent de la tumeur lorsque celle-ci mesure bien plus d’1 cm, mais elles peuvent aussi se détacher bien avant, pendant la longue période de développement de la tumeur. (FIGURE 3)

Fig 3. Les métastases peuvent apparaître des mois ou des années après la tumeur primitive, mais également en même temps ou même avant
Cela peut sembler incroyable mais il arrive que la première chose que l’on trouve, c’est les métastases de la tumeur primitive qui les a générées. Cela se produit à cause de deux phénomènes : 1) parce que la tumeur primitive, pour quelque raison inconnue, commence à disséminer des métastases alors qu’elle est très petite et donc invisible (de 1 à 5 mm, ou moins) et 2) parce que les métastases peuvent grossir beaucoup plus rapidement que la tumeur primitive.
Aussi, on peut déjà avoir des micro-métastases, même si la stadification préopératoire ne montre rien, même si le nodule tumoral a été entièrement retiré (R-0) chirurgicalement. Et, en l’espace de 6 mois, 1 an, 2 ans ou 3 ans, elles peuvent apparaître dans plusieurs organes et rendre le cas incurable.
C’est ce qui rend les tumeurs si redoutables: même lorsqu’elles ont été éliminées, on n’est jamais sûrs de la guérison parce qu’elles pourraient avoir propagé des métastases avant leur ablation.
Voici donc la raison des trois questions posées plus haut:
- Risque de quoi? Le risque est que les métastases se soient propagées avant l’ablation de la tumeur. Si tel est le cas, et si l’on ne fait aucun traitement, la maladie qui aurait dû être « guérie » par la chirurgie est aujourd’hui incurable, sans que ni le médecin, ni le patient ne puissent le savoir.
- Pourquoi «évaluer le risque»? Évaluer le risque signifie considérer une série de facteurs repris dans l’examen histologique, qui aident à estimer la probabilité de l’existence de « micro-métastases » pas encore visibles, responsables de la rechute. Ce processus d’évaluation peut requérir d’autres examens moléculaires (examens plus complexes toujours réalisés sur l’échantillon opératoire ou biopsique retiré), qui peuvent contribuer à faire une estimation plus précise du risque. Souvent, ces tests sophistiqués peuvent également indiquer le traitement qui pourrait le mieux marcher contre les micro-métastases. Également, ils contribuent fortement à la décision de réaliser ou non le traitement adjuvant, et quel traitement réaliser.
- Pourquoi alors se demander si l’on doit réaliser d’autres traitements en plus de la chirurgie (appelés traitements adjuvants). S’il y a un risque, et une chance de l’éliminer par un traitement, alors pourquoi en discuter? Il suffit de le faire. Mais ce n’est pas aussi simple. Le problème vient du fait que le traitement adjuvant ne marche pas pour toutes les tumeurs. Et même pour les tumeurs où il a démontré son efficacité, celle-ci est bien loin d’être absolue : le risque n’est jamais entièrement éliminé par le traitement adjuvant. En d’autres termes, même si le médecin suggère d’administrer un traitement adjuvant, celui-ci peut réduire le risque mais pas l’éliminer complètement.
